一、参保对象
城乡居民基本医疗保险参保对象为除参加城镇职工医疗保险以外的我县范围内其他所有城乡居民(包括外出打工、经商人员、在校学生等)。
城乡居民只能参加一种医疗保险,已参加城镇职工医疗保险的不得再参加城乡居民基本医疗保险,不得重复参保。如已参加城镇职工医保的建档立卡脱贫人口或普通城乡居民,可自行选择一种医疗保险进行参保。
新生儿当年不缴费,新生儿上户后在县医保服务大厅征缴窗口办理参保登记手续后,自出生之日起即可享受当年的城乡居民医疗保险待遇,但必须要缴纳下一年度的医保费后方可享受出生当年度的医疗保险待遇。外来长期居住人员和外来打工人员首次参保登记需向中阳县医保服务大厅征缴窗口提供参保人身份证复印件。
二、参保数据的传递
县医保中心办理个人参保登记并确定参保日期后通过信息共享平台实时传递至税务部门,由税务部门负责征收城乡居民个人医保费。城乡居民的医保参保信息发生变更、注销时,由县医保中心负责办理并及时将相关变更、注销信息传递至县税务部门。
三、征缴期限
城乡居民基本医疗保险实行按年度(自然年度)缴纳,当年预缴下一年度基本医疗保险,集中征缴期为每年9月1日至12月25日,每月1-25日可办理缴费,征缴期截止日期原则上为当年12月25日(节假日不顺延),如有变动,将另行通知。
四、缴费标准
2021年,城乡居民基本医疗保险个人缴费不区分成年人和未成年人,执行统一标准,每人280元。
享受待遇时间为:2021年1月1日-12月31日。
享受参保费资助的特殊缴费人员有多重身份属性的,本着就高不就低的原则只享受一种资助,不能重复享受,且在正常缴费前务必确认是否属于资助的特殊缴费范围,一旦办理正常缴费,将无法再办理特殊缴费。
资助标准为:
(一)城乡特困对象、孤儿由医疗救助资金给予全额资助。
(二)城乡低保对象由医疗救助资金给予30%的资助(每人84元),个人缴费196元。
(三)脱贫攻坚期内,建档立卡脱贫人口(含已纳入低保、特困供养、孤儿范围的)个人缴费部分由财政部门给予全额救助。
(四)不属于建档立卡脱贫人口和特困供养人员的优抚对象由县退役军人事务局给予全额资助。
(五)不在医疗救助重点救助对象、建档立卡脱贫人口范围之内的丧失劳动能力的重度残疾人、低收入家庭中六十周岁以上的老年人和未满18周岁的未成年人等困难对象由医疗救助资金给予20%的资助(每人56元),个人缴纳224元。
五、缴费方式
目前我县可采用以下缴费方式:
①银行开发的手机APP缴费。缴费人可通过下载信用社晋享生活APP(社保服务)自助完成缴费;也可以到各信用社由工作人员协助办理缴费。
②微信缴费。缴费人可直接扫二维码或登录微信进入【支付】-【城市服务(定位于吕梁)】-【社保】-【山西省城乡居民社保缴纳】-【城乡居民医疗保险缴纳】办理缴费,选择缴费年限时,一般人员缴费的选择预缴年度;特殊人员缴费的(低保户)选择特殊缴费。
③协办员征收。缴费人无法通过手机缴纳的,可以由村(居)委会协办人员代收,由协办人员通过银行开发的手机APP、微信等渠道完成缴费,有特殊情况的(村集体为居民代缴)由协办人员到税务局大厅缴纳。
六、缴费证明的开具
城乡居民通过各种渠道完成缴费3-5日后,可持缴费人有效身份证件到县税务局办税服务大厅申请开具《社会保险费缴费证明》或通过山西省电子税务局自然人网厅自行开具《社会保险费缴费证明》。
中阳县城乡居民
普通门诊统筹报销政策
一、普通门诊统筹报销政策
1、从2021年起,不再向参保居民个人账户内划入基金,在乡村两级定点医疗机构开展普通门诊统筹报销。在一个结算年度内,居民门诊统筹基金支付费用实行累计计算,年度最高支付限额200元,每次最高支付限额50元,每日最多支付报销一次。未使用的年度支付限额额度不结转至下年度。
2、门诊统筹报销不设起付线,参保居民发生的符合规定的门诊医疗费用,甲类药品和基本医疗保险基金全额支付的诊疗项目(简称“甲类项目”)由门诊统筹基金支付60%,乙类药品和基本医疗保险支付部分费用的诊疗项目(简称“乙类项目”)由门诊统筹基金支付50%。
3、参保居民可在我县医保局公布的基层定点医疗机构名单中,自行选择一家定点医疗机构作为门诊统筹定点服务医疗机构。
4、居民门诊统筹定点医疗机构原则上一年一定,参保居民在下一年度参保缴费时未办理变更登记的,自动延续定点。未成年人、丧失劳动能力的残疾人、无民事行为能力和限制民事行为能力的参保人员由其监护人或亲属代为选择或变更门诊统筹定点医疗机构。
5、异地居住并办理异地就医备案的参保居民,在指定的居住地医疗机构就医,发生的普通门诊医疗费用,由本人先行垫付,原则上自费用发生之日起一年内,持有效收费票据、费用明细清单、门诊病历等材料到县医保服务大厅办理报销手续。
6、参保居民因病确需转诊的,经居民门诊统筹定点医疗机构同意后,可转至统筹区内上级定点医疗机构门诊就医,发生的符合规定的门诊医疗费由其门诊统筹定点医疗机构按规定报销。未经转诊,在非定点医疗机构就诊的普通门诊医疗费用统筹基金不予支付。
7、以下情形不纳入门诊统筹支付范围:
(1)不符合《中华人民共和国保险法》规定的医疗费用;
(2)参保居民在非门诊统筹定点医疗机构发生的门诊医疗费用;
(3)参保居民在门诊统筹定点医疗机构发生的超出门诊统筹年度最高支付限额的门诊医疗费用;
(4)已纳入高血压糖尿病门诊用药保障机制范围的药品费用;
(5)参保居民按规定享受的门诊慢性病费用和门诊特殊药品费用;
(6)参保居民在住院和家庭病床期间发生的普通门诊医疗费用;
(7)其它不符合城乡居民医疗保险基金支付范围外的费用。
参保居民原个人账户内金额,还是用于参保居民在县城内医保定点医药机构门诊发生医药费用的报销。城乡居民个人账户基金可持本人身份证、社保卡到自行选择的定点医疗机构进行门诊报销。
中阳县城乡居民
门诊慢性病鉴定及报销政策
(一)保障范围
我县执行全市统一的城乡居民基本医疗保险门诊慢性病管理政策,目前纳入管理的病种共45种,其中限额慢性病病种40种,非限额慢性病病种5种。病种支付比例、季度最高支付限额、年度最高限额、准许标准及所需资料详见附件1。
(二)申报和鉴定
1、参保人员申报慢性病,原则上应由本人持近一年内二级及以上公立医疗机构出具的病历及有关定性诊断意见的检查、化验报告等资料(对于诊断证明、门诊病历及相关检查检验报告能够证明病情,且符合准入标准的,不再提供住院病历),居民本人身份证复印件、一寸红底彩照两张,到县医保服务大厅慢性病办理窗口申请鉴定,县医保中心将组织专家进行鉴定。
2、在县人民医院住院的建档立卡脱贫人口,患有纳入门诊慢性病管理病种的,出院后由县人民医院负责提取相关资料并组织专家进行鉴定,符合准入标准的出具鉴定报告并报送县医保中心,由县医保中心工作人员在吕梁医保系统中进行标注并发放《中阳县城乡居民门诊慢性病诊疗手册》。
3、因病卧床或行动不便的参保人员申报慢性病,由代办人员持近一年内二级及以上医疗机构出具的病历或相关检查、化验报告单、居民本人身份证复印件、一寸红底彩照两张,到县医保中心申请鉴定。若因鉴定需要必须由本人到场的,本人应在规定时间内前来鉴定,否则视为自动放弃。
4、参保居民符合门诊慢性病病种的可同时申请鉴定一种及以上门诊慢性病病种,就高享受其中一种疾病限额。申报门诊慢性病鉴定通过后,次月起可享受待遇。
5、参保患者门诊慢性病待遇,有效期二年。患者须在有效期截止前两个月重新提交资料,重新申请鉴定,(如病情严重卧床不起可通过网络视频等其他方式进行确认,相关手续可委托他人代办)。再次鉴定时需提供《中阳县城乡居民门诊慢性病诊疗手册》、身份证、近一年住院病历或近三个月内诊断证明书和相关疾病检查、化验报告。凡死亡或不再符合门诊慢性病准入标准的,将不再享受门诊慢性病待遇。
6、门诊慢性病每年1月1日至3月31日进行年检,年检通过后方可享受当年门诊慢性病报销待遇。年检方式可选择医保中心经办服务窗口或“吕梁通”APP等医保网上便民服务渠道,未进行年检的,视为自动放弃待遇享受。
(三)费用支付
1、经鉴定符合条件的门诊慢性病参保患者,可在我县慢性病定点医药机构名单中,自行选择一家定点医疗机构和一家定点零售药店作为其门诊慢性病定点服务医药机构,享受慢性病门诊待遇。慢性病定点医药机构原则上一年一定,参保患者在下一年度参保缴费时未办理变更登记的,自动延续定点。未成年人、丧失劳动能力的残疾人、无民事行为能力和限制民事行为能力的慢性病患者由其监护人或亲属代为选择或变更慢性病定点医药机构。
2、限额慢性病病种报销不设起付线,按疾病分类设定季度最高支付限额和年度最高支付限额,报销比例60%。非限额慢性病病种年起付线500元,报销比例70%,与住院合计封顶10万。与鉴定疾病相关联、且符合基本医疗保险诊疗项目和药品目录规定的医药费用方可纳入门诊慢性病报销范围。
3、长期服用治疗方案范围内的药品实行总量核定,一次性购买药品不得超过一个季度的剂量,票据药品数量要与处方量相符。
4、门诊慢性病患者在选定的慢性病定点医药机构发生的医药费用直接报销,由医药机构垫付报销费用,按规定时间与县医保中心结算。市域外发生的门诊医疗费用必须提供就医地定点医疗机构出具的票据,可随时到县医保中心报销。当年发生的医药费用,因特殊情况未能及时报销的,最迟于次年3月底前报销,否则视为自动放弃相关待遇。
5、门诊慢性病报销所需资料
①定点零售药店:本年度购药发票原件附小票及处方(个人缴费信息尚未确认前的);
②定点医疗机构:本年度门诊收费票据原件;
③本人身份证、银行卡(农业银行)复印件一份
*为解决患者的资金垫付问题,我局慢病服务窗口随时受理慢性病门诊费用报销,为患者提供更便捷的服务!
附件:
中阳县城乡居民基本医疗保险门诊慢性病病种准入及支付标准 | ||||||
序号 | 病种 | 支付比例 | 季支付 | 年支付 | 准入标准 | 所需资料 |
1 | 恶性肿瘤门诊治疗 | 70% | 不设季限额 | 起付线500元,与住院费用合计一个封顶线10万元。 | 恶性肿瘤诊断明确。 | 1、原始住院病历; |
2 | 器官移植抗排异治疗 | 有器官移植病史。 | 近三个月内诊断证明书、门诊诊疗记录或购药记录。 | |||
3 | 血友病 | 确诊血友病甲或血友病乙,有实验室检查依据(除外获得性血友病、中毒或其他原因所致的凝血因子缺乏导致的出血性疾病)。 | 1、三级公立医院原始住院病历; | |||
4 | 尿毒症透析 | 1.有急、慢性肾功能不全的基础疾病诊断; | 近三个月内诊断证明书、门诊诊疗记录或购药记录。 | |||
5 | 重性精神疾病(包括精神分裂症、双相障碍、妄想性障碍、分裂情感性障碍、癫痫性精神病、重度以上精神发育迟滞) | 1.依据《国际疾病分类第10版》(ICD-10)诊断标准确诊; | 1、近一年内精神病专科医院或综合医院精神卫生科住院病历; | |||
6 | 肾病综合征(原发性) | 60% | 650 | 2600 | 由微小病变型肾病、系膜增生性肾小球肾炎、IgA肾病、局灶节段性肾小球硬化、膜性肾病、系膜增生性肾小球肾炎及系膜毛细血管性肾小球肾炎引起: | 1、近一年住院病历(二级及以上公立医院); |
7 | 慢性肾功能不全 | 60% | 1125 | 4500 | 满足以下两条: | 1、近一年住院病历(二级及以上公立医院); |
8 | 肺源性心脏病 | 60% | 425 | 1700 | 满足以下三条: | 1、原始住院病历; |
9 | 心脏瓣膜病(器质性) | 60% | 400 | 1600 | 满足以下任意一条: | 1、原始住院病历; |
10 | 慢性心力衰竭 | 60% | 300 | 1200 | 1.心力衰竭的临床病史及体征; | 1、近一年住院病历(二级及以上公立医院) |
11 | 慢性阻塞性肺疾病 | 60% | 325 | 1300 | 1.有慢性咳嗽、咳痰、喘息、呼吸困难等临床表现; | 1、近一年住院病历(二级及以上公立医院)(需有肺功能测定); |
12 | 冠心病 | 60% | 675 | 2700 | 1.急性心肌梗死:(1)疼痛或无痛,休息和含硝酸甘油等扩冠脉药多不缓解;(2)心电图:ST段抬高呈弓背向上型、病理性Q波;或有典型的缺血性心电图改变(ST段压低、T波倒置);(3)肌钙蛋白、肌酸激酶同工酶升高;(4)病程4个月以内(发病之日至受理资料时间)。 | 一、急性心肌梗死:4个月内住院病历。 |
13 | 股骨头坏死 | 60% | 350 | 1400 | 具有临床表现和体征,同时具备以下任意一条: | 近三个月内诊断证明书、门诊诊疗记录、相关疾病检查(CT或MRI(核磁共振检查))。 |
14 | 高血压3级(极高危) | 60% | 300 | 1200 | 高血压3级(BP≥180/110mmHg,含继发性高血压中肾实质性、血管性高血压)极高危险组且至少有下列一种情况: | 近一年住院病历(二级及以上公立医院)或近三个月内诊断证明书、门诊诊疗记录且至少有下列一种情况。 |
15 | 中枢神经系统脱髓鞘疾病 | 60% | 1250 | 5000 | 包括:多发性硬化、视神经脊髓炎谱系疾病。经公立三级乙等级别以上医院神经内科住院确诊,需长期使用激素及免疫抑制剂治疗。 | 1、三级乙等以上公立医院神经内科住院病历;2、近三个月内门诊诊疗记录或购药记录。 |
16 | 支气管哮喘 | 60% | 300 | 1200 | 1.反复发作性喘息、气急、胸闷或咳嗽,多与接触变应原、冷空气、物理、化学性刺激、病毒性上呼吸道感染、运动等有关; | 1、近一年住院病历(二级及以上公立医院)(需有肺功能检查或呼气峰流速率测定); |
17 | 膝关节骨性关节炎 | 60% | 300 | 1200 | 满足Ⅱ期及以上骨性关节炎诊断标准: | 1、近一年住院病历(二级及以上公立医院)(需有X线检查报告); |
18 | 慢性骨髓炎(化脓性) | 60% | 350 | 1400 | 1.多有急性骨髓炎病史或骨折手术史; | 三级公立医院住院病历。 |
19 | 强直性脊柱炎 | 60% | 425 | 1700 | 腰背痛≥3个月的患者,具备1、2中任意一条: | 三级公立医院住院病历或近三个月内诊断证明书、门诊诊疗记录、相关疾病检查(1、骶髂关节影像学检查;2、人类白细胞抗原B27测定;3、红细胞沉降率测定;4、C-反应蛋白测定。需提供第1+3+4项或第2+3+4项) |
20 | 白癜风 | 60% | 375 | 1500 | 在二级甲等及以上医院就诊,有相应门诊诊断病历手册资料,皮指特征:色素脱失性白班,行皮肤CT,伍德灯、皮肤镜检查,必要时结合组织病理,确诊为白癜风,且严重程度评级≥2级。 | 近三个月内病理学检查(二级甲等专科医院或三级综合医院提供)。 |
21 | 银屑病 | 60% | 300 | 1200 | 在二级甲等及以上医院就诊,组织病理确诊为银屑病,慢性反复发作,有连续一年以上的治疗记录,并符合下列情况之一者: | 1、近三个月内病理学检查(二级甲等专科医院或三级综合医院提供); |
22 | 系统性硬化症 | 60% | 900 | 3600 | 符合2013年ACR/EULAR、SSc标准。 | 三级公立医院住院病历。 |
23 | 脉管炎 | 60% | 375 | 1500 | 1.病史资料及治疗经过; | 二级及以上公立医院住院病历。 |
24 | 病毒性肝炎(慢性) | 60% | 575 | 2300 | 1.病程超过6个月; | 1、肝活检; |
25 | 类风湿性关节炎 | 60% | 425 | 1700 | 符合1987年美国风湿病学会(ACR)标准或2009年ACR和EULAR的RA标准1987年标准:类风湿性关节炎中(重)度是一种以关节、滑膜炎为特征的慢性全身性疾病。有类风湿关节炎住院病史资料,诊断时须同时把握下列要点: | 1、近一年住院病历(二级及以上公立医院风湿免疫科)(需有类风湿因子测定、抗环瓜氨酸多肽抗体测定、红细胞沉降率测定、C-反应蛋白测定); |
26 | 肝硬化(失代偿期) | 60% | 700 | 2800 | 1.有肝病史; | 肝活检或二级及以上公立医院住院病历。 |
27 | 炎症性肠病 | 60% | 1250 | 5000 | 1.二级以上医院住院病历和相关辅助检查诊断报告(包括便培养); | 1、近一年住院病历(二级及以上公立医院)(需有便培养); |
28 | 脑血管病后遗症 | 60% | 300 | 1200 | 脑血管病发病后6个月以上,且神经功能缺损程度评分达16分以上的患者。 | 1、急性期住院病历、发病后6个月以上神经功能缺损程度评分。 |
29 | 帕金森病 | 60% | 450 | 1800 | 符合帕金森病的诊断标准,需三级乙等以上医院神经内科确诊的住院患者,有辅助检查明确且排除其他疾病所致的帕金森样症状。 | 1、三级乙等以上公立医院神经内科住院病历; |
30 | 癫痫 | 60% | 350 | 1400 | 1.二级甲等以上医院神经内科确诊的住院病历; | 1、三级乙等以上公立医院神经内科住院病历; |
31 | 干燥综合征[舍格伦] | 60% | 800 | 3200 | 1.符合2002年或2016年干燥综合征分类标准; | 三级医院风湿免疫科住院病历。 |
32 | 糖尿病(合并严重并发症) | 60% | 425 | 1700 | 1.糖尿病肾病:确诊糖尿病,合并糖尿病肾病Ⅳ期及以上,或糖尿病肾病Ⅲ期并发高血压Ⅱ级高危组及以上危险组(需至少有持续3个月以上尿蛋白异常)。 | 一、糖尿病肾病:1、近一年住院病历(二级及以上公立医院);2、近三个月内诊断证明书、门诊诊疗记录或购药记录;3、持续三个月以上尿蛋白检测。提供第1+3项或第2+3项。 |
33 | 再生障碍性贫血(慢性) | 60% | 300 | 1200 | 满足以下1-3条并需要临床治疗的: | 近一年二级及以上公立医院住院病历(需有骨髓活检报告)。 |
34 | 甲状腺功能减退症 | 60% | 200 | 800 | 满足以下1-3条并需要临床治疗的: | 1、近一年二级及以上公立医院住院病历、近三个月内购药记录; |
甲状腺功能亢进症 | 60% | 200 | 800 | 满足以下1-3条并需要临床治疗的: | 1、近一年二级及以上公立医院住院病历、近三个月内购药记录; | |
35 | 免疫性血小板减少症(原发性) | 60% | 300 | 1200 | 满足以下1-5条并需要临床治疗的: | 近一年二级及以上公立医院住院病历(需有骨髓活检报告)。 |
36 | 重症肌无力 | 60% | 375 | 1500 | 1.波动性骨骼肌无力的,活动后加重、休息后减轻; | 1、二级甲等及以上公立医院神经内科住院病历; |
37 | 结核(活动性) | 60% | 400 | 1600 | 1.肺内结核准入标准: | 1、近一年传染病专科医院或三级综合医院传染科住院病历。 |
38 | 阿尔茨海默病 | 60% | 575 | 2300 | 符合阿尔茨海默病的诊断标准,经三级乙等以上级别医院神经内科医生诊断的住院患者,且存在明显辅助检查确诊的,排除其他疾病所致的认知功能障碍。 | 三级乙等及以上公立医院神经内科住院病历。 |
39 | 系统性红斑狼疮 | 60% | 575 | 2300 | 确诊为系统性红斑狼疮,符合1997年美国风湿病学会(ACR)系统性红斑狼疮分类标准。具体标准如下: | 三级公立医院神经内科住院病历。 |
40 | 原发性骨髓纤维化 | 60% | 175 | 700 | 1.临床以巨脾为主要特征; | 三级公立医院住院病历。 |
41 | 真性红细胞增多症 | 60% | 250 | 1000 | 1.红细胞容量大于正常预期值的25%以上,或男性HCT>0.60、女性HCT>0.56; | 三级公立医院住院病历。 |
42 | 原发性血小板增多症 | 60% | 200 | 800 | 1.临床症状表现为出血或血栓形成; | 三级公立医院住院病历。 |
43 | 氟骨病 | 60% | 210 | 840 | 1.出生并居住在地方性氟中毒病区或出生后迁居病区1年以上,颈、腰和四肢大关节疼痛,肢体运动功能障碍以及骨和关节X线征象异常,诊断为中、重度的氟骨症病例; | 三级公立医院住院病历。 |
44 | 大骨节病 | 60% | 450 | 1800 | 1.具有病区接触史(6个月以上),有多发性、对称性手指关节增粗或短指(趾)畸形等体征并排除其他相关疾病,临床诊断为大骨节病Ⅱ度及以上的病例; | 三级公立医院住院病历。 |
45 | 克山病 | 60% | 900 | 3600 | 1.在克山病病区连续生活6个月以上,具有心肌病或心功能不全的临床表现; | 三级公立医院住院病历。 |
*以上所涉及的诊断证明书、门诊诊疗记录或购药记录、相关疾病检查报告必须为二级及以上公立医疗机构出具。 | ||||||
中阳县城乡居民
“高血压、糖尿病”门诊报销政策
为进一步减轻城乡居民高血压、糖尿病(简称“两病”)患者医疗费用负担,我市医保局联合市财政局、卫健委、市市场监督管理局出台了《关于完善城乡居民高血压糖尿病门诊用药保障机制的实施办法》(吕医保发[2019]67号),让参保的“两病”患者及时享受城乡居民用药保障待遇,增强群众对医疗保障的获得感、幸福感、安全感。
一、保障对象
参加中阳县城乡居民基本医疗保险并采取药物治疗的“两病”患者(具体准入标准见附件1),已享受统筹基金支付“两病”门诊用药保障的门诊慢性病患者除外。
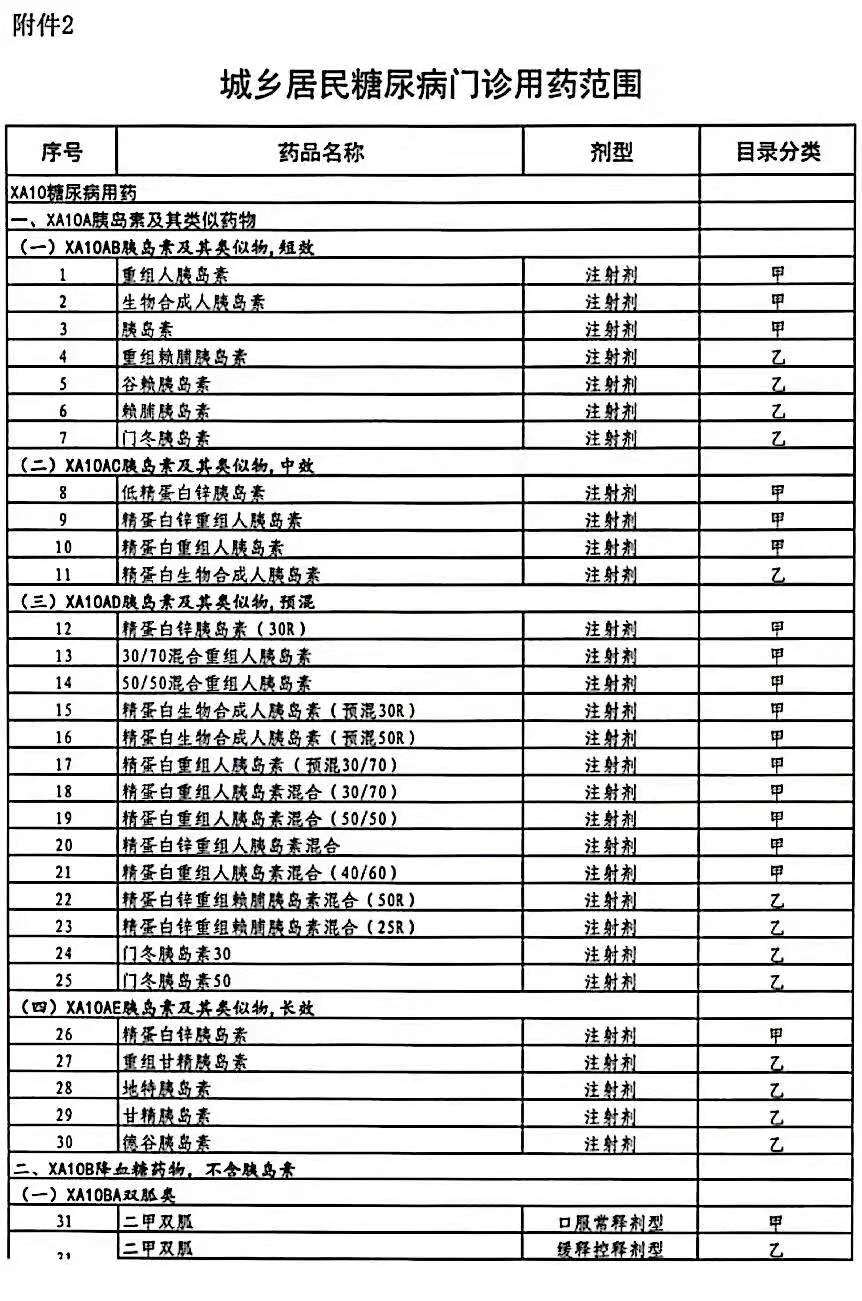
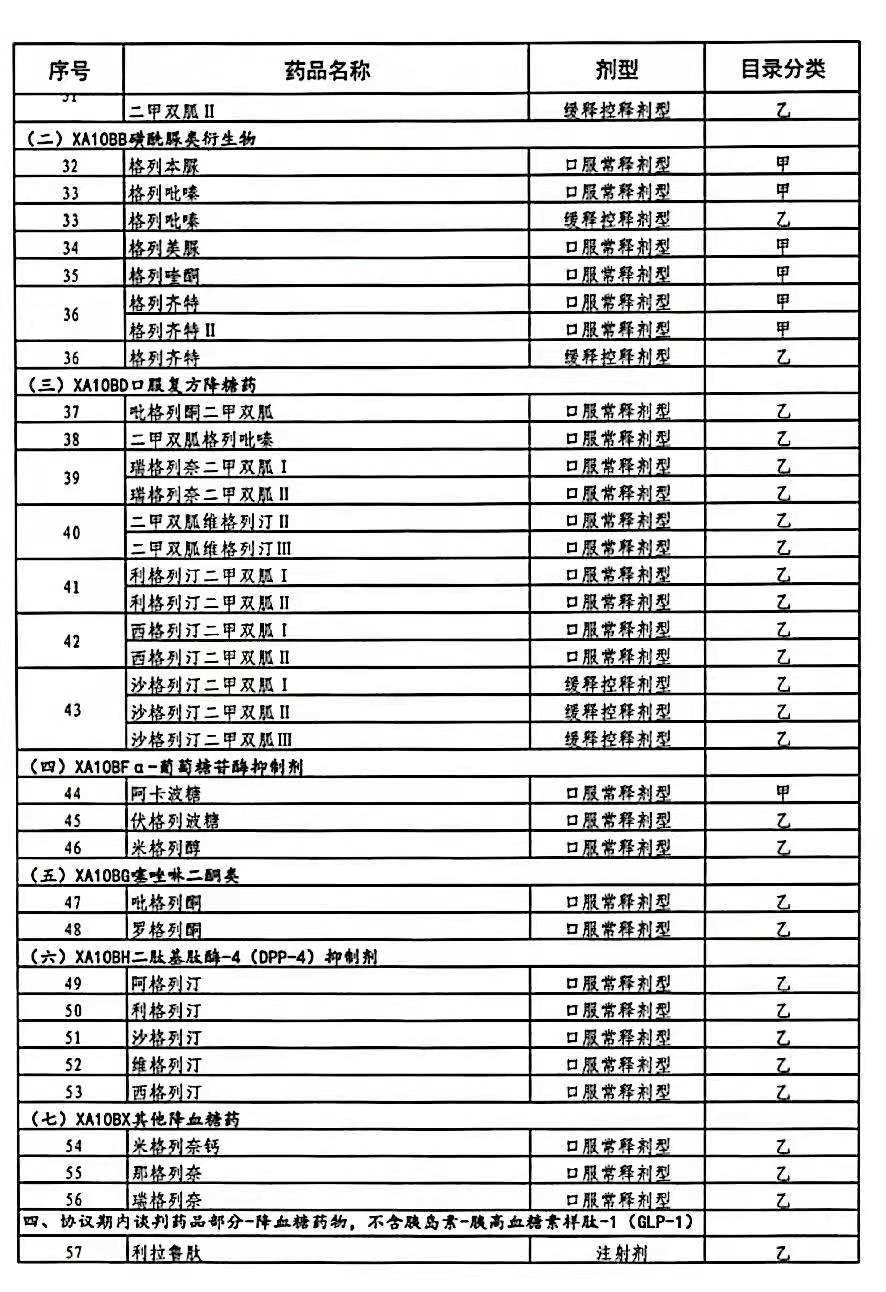
二、用药范围
对“两病”患者门诊使用降血压或降血糖治疗药物,应按最新版国家基本医疗保险药品目录所列品种,优先选用目录甲类药品,优先选用国家基本药物,优先选用通过一致性评价的品种,优先选用集中招标采购中选药品。
三、保障水平
参保城乡居民在二级及以下定点基层医疗机构门诊发生符合规定的降血压、降血糖药品费用,统筹基金起付标准为30元/年;超过起付标准的部分,使用甲类药品的支付 比例为60%,使用乙类药品的支付比例为50%;按照不同病种分别设定年度最高支付限额,高血压患者为260元,Ⅰ型糖尿病患者为480元,其它类型糖尿病患者为360元。同时患有高血压和糖尿病的患者,起付标准和年度最高支付限额分别计算。
四、“两病”患者具体准入标准
1、高血压准入标准
非同日3次静息状态下测量诊室血压,收缩压≥140mmHg和(或)舒张压≥90mmHg,需采取药物治疗的。
2、糖尿病准入标准
①有糖尿病症状(多尿、多饮及不能解释的体重下降),并且随机血糖≥11.1mmo1/L(200mg/d1);
②空腹(禁食至少8小时)血糖≥7.0mmo1/L(126mg/d1);
③葡萄糖负荷后2小时血糖≥11.1mmol/L(200mg/dl)。
具备以上三条中任意一条并糖化血红蛋白≥7.0%。
I型糖尿病准入标准:确诊为1型糖尿病。
五、“两病”用药范围



中阳县城乡居民
基本医疗保险住院报销政策
一、住院补偿封顶线
年度内城乡居民基本医疗保险住院报销最高封顶线为10万元。
二、各级定点医院起付线、补偿报销比例
统一城乡居民基本医保待遇支付标准。城乡居民住院医疗费用基本医保起付标准、支付比例标准见下表。
医疗机构 | 三类收费标准(二级乙等及以下) 如:乡镇卫生院 | 二类收费标准 (三级乙等及二级甲等) | 一类收费标准 (三级甲等) | ||
县级 如:中阳县人民医院等 | 省、市级 如:吕梁市人民医院等 | 省、市级 如:山西省人民医院等 | 省外 如:北京协和医院等 | ||
起付线 | 100元 | 400元 | 500元 | 1000元 | 1500元 |
支付比例 | 85% | 75% | 70% | 60% | 55% |
计算方法:
住院总费用=目录内费用(符合医保规定费用)+目录外费用;
基本医保报销=(目录内费用—起付线)×支付比例。
三、其它规定
1、降低起付标准。参保居民在定点医疗机构第二次住院起付标准降低50%,第三次及以上住院不设起付线。
2、统一药品目录范围。城乡居民与城镇职工民执行统一的医保药品目录。
3、参保育龄妇女,凡符合国家和生育政策而发生的生育医疗费用,自然分娩的最高补偿1000元,剖腹产的最高补偿2000元。
4、急诊、抢救病人可在就近的非协议定点医疗机构就诊住院,待病情稳定后必须转入协议定点医疗机构住院治疗,发生的符合统筹基金支付范围的急诊、抢救费用凭相关资料到县医保中心按50%支付。
5、参保居民在异地非直补定点医院发生的住院费用,应在本保险年度内持医疗费用总清单、病历原件、出院证、出院结算收据等相关资料,到县医保中心办理报销。次年3月底前仍未提供相关资料的,视为自动放弃,统筹基金不予支付。
6、新生儿住院费用报销办法:新生儿当年不缴费,自出生之日起即可享受当年的城乡居民医疗保险待遇,当年发生的住院费用待缴纳了下一年度(缴费时间一般在本年度9月份后)的医保费并办理了参保登记确认手续后,方可报销。
7、参保人员在统筹区(吕梁市)外省内就医,可持社保卡直接住院,住院后致电县医保中心业务窗口电话(0358-5027947)办理住院登记手续;在省外就医,患者住院前持社保卡到中阳县社保卡管理服务中心开通省外就医权限后方可外出住院,住院后拨打0358-5027947备案登记,出院后直接报销。
四、意外伤害报销办法
1、意外伤害无论是县域内还是县域外定点医院住院的,持住院报销所需资料统一到县医保中心城乡居民住院报销窗口办理报销。
2、城乡居民因意外伤害(骨折,跌倒摔伤,烧伤等)住院,出院后持病历原件、身份证,到县医疗保险服务大厅城乡居民住院报销窗口填写《吕梁市中阳县参保城乡居民因伤住院公示表》,经所住村(居)委公示七日无异议并加注意见、签字、盖章后方可报销。
3、城乡居民意外伤害住院费用报销,报销比例为60%,年度累计封顶线为1万元。
五、参保居民不予报销的医疗费用
1、中断缴费期间治疗的;
2、在国外或者香港、澳门特别行政区以及台湾地区治疗的;
3、不符合山西省基本医疗保险药品目录、诊疗项目目录、医疗服务设施范围标准及《关于城镇居民基本医疗保险儿童用药有关问题的通知》有关规定的;
4、因违法犯罪、打架斗殴、酗酒、自残、自杀、吸毒以及交通事故、医疗事故等造成伤害进行治疗的;
5、按照国家和省、市规定应由个人支付的;
6、其它按规定不予报销的。
六、住院报销流程
参保居民携带住院报销所需资料→中阳县医疗保险服务大厅城乡居民窗口→工作人员核实提交资料→核实完毕、手续规范后,开具接收凭证→由录入员通过吕梁医保系统录入费用明细清单→录入员、股长、分管领导审核签字→财务股拨付报销费用。
七、住院报销所需资料
1、住院医药费统一收据原件;
2、住院费用总清单原件;
3、诊断建议书
4、住院病历原件;
5、出院证原件;
6、住院分娩、剖宫产、新生儿报销需提供新生儿出生医学证明复印件;
7、患者本人农行卡、身份证复印件。
八、大病保险报销
1、大病保险制度是对城乡居民大额住院费用经基本医保报销后,仍需自己负担的合规费用进行进一步保障的一项制度,是基本医疗保障制度的扩展和延伸,是对基本医疗制度的有益补充。城乡居民只有参加了医疗保险,才可享受大病保险有关政策。
2、参保居民住院医保目录内合规费用经基本医保报销后,个人自付部分超过1万元以上部分,由大病保险资金按75%的比例支付,年度个人封顶线为40万元。
3、实行“一站式”住院直接报销的,大病保险由医院先行垫付报销;不实行“一站式”住院直接报销的,大病保险在基本医保报销过由相应保险公司进行报销。
中阳县城乡居民医疗救助政策
为进一步健全完善我县城乡医疗救助制度,减轻城乡困难群众医疗费用负担,确保医疗救助工作持续、健康发展,确保困难群众待遇落实、救助到位,根据吕梁市医疗保障局、吕梁市民政局、吕梁市财政厅、吕梁市卫生健康委员会、吕梁市退役军人事务厅、吕梁市扶贫开发办公室《关于进一步健全完善制度扎实做好城乡医疗救助工作的通知》(晋医保发〔2019〕74号)精神,结合我县医疗救助实际,现就有关事项通知如下:
一、医疗救助对象范围及认定
(一)重点救助对象。医疗救助的重点救助对象包括城乡低保对象、特困供养人员、重点优抚对象。城乡低保对象、特困供养人员由当地民政部门负责认定,重点优抚对象由当地退役军人事务部门负责认定。
(二)建档立卡脱贫人口。脱贫攻坚期内,建档立卡脱贫人口(含已纳入低保、特困供养范围的)严格按照《吕梁市农村建档立卡贫困人口医疗保障帮扶实施方案》(吕政发〔2017〕32号)和市医保局、财政局等七部门《吕梁市医疗保障扶贫三年行动计 划(2018-2020年)》(吕医保发〔2019〕5号)的规定,落实城乡医疗救助相关政策。建档立卡脱贫人口由当地扶贫部门负责认定。
(三) 低收入救助对象。将低收入家庭六十周岁以上的老年人和未成年人、丧失劳动能力的残疾人等困难群众,以及符合条件的独生子女伤残死亡家庭和因医疗费用支出较大、影响家庭基本生活的其他特殊困难家庭重病患者纳入医疗救助的低收入救助对象。纳入城乡医疗救助范围的低收入救助对象按家庭年人均收入不达当地低保标准的2倍确定。低收入救助对象认定由当地乡镇人民政府或街道办事处审核,县级医保局审批。
(四)因病致贫家庭重病患者。积极探索对发生高额医疗费用、超过家庭承受能力、基本生活出现严重困难家庭中的重病患者认定为因病致贫家庭重病患者,纳入城乡医疗救助范围。认定条件暂按当年住院治疗发生的政策范围内医疗费用,扣除各项医疗保障等医疗费用报销部分,个人负担在3万元以上,且超过家庭承受能力、基本生活出现严重困难家庭中的重病患者纳入医疗救助范围。因病致贫家庭重病患者认定由当地乡镇人民政府或街道办事处审核,县级医保局审批。
二、医疗救助形式和标准
(一)资助参保救助
重点救助对象参加城乡居民基本医疗保险个人缴费部分,通过医疗救助给予资助;对城乡特困供养人员给予全额资助,对城乡低保对象给予30%资助。重点优抚对象由退役军人事务部门按优抚对象医疗补助政策执行。
脱贫攻坚期内,建档立卡脱贫人口(含已纳入低保、特困供养范围的)参加城乡居民基本医疗保险个人缴费部分由财政全额救助,所需资金按照省级财政70%、县级财政30%的比例分别负担。
不在医疗救助重点救助对象、建档立卡脱贫人口范围之内的丧失劳动能力的重度残疾人、低收入家庭六十周岁以上的老年人和未成年人等困难群众参加城乡居民基本医疗保险个人缴费部分,由医疗救助资金给予20%资助。
(二) 门诊救助
门诊救助的重点是对因患慢性病需长期服药或者患重特大疾病需要长期门诊治疗、导致自负费用较高的困难群众。卫健部门已经明确诊疗路径,能够通过门诊治疗的病种,可采取单病种付费的方式开展门诊救助。门诊费用经医疗保险相关政策报销后,个人负担政策范围内的医疗费用按50%救助,年度最高救助限额2000元。
(三) 住院救助
1、重点救助对象。城乡低保对象、在乡重点优抚对象等重点救助对象,在市域内定点医疗机构发生的住院费用,经基本医疗保险、城乡居民大病保险和各类补充医疗保险、商业保险报销以及优抚对象医疗补助后,扣除社会互助帮困等因素,个人负担政策范围内的医疗费用医疗救助比例和年度救助最高限额标准如下:
住院自负费用区间段 | 市域内定点医疗机构 救助比例 | 年度救助 最高限额标准 |
2000元以上--10000元 | 70% | 7000元 |
10000元以上--50000元 | 75% | 30000元 |
50000元以上--100000元 | 80% | 60000元 |
100000元以上 | / | 80000元 |
注:1、转外就医的在市域内定点医疗机构救助比例基础上降低5个百分点。 2、医疗救助分段计算,累加资助;最高限额累加计算,年度救助最高限额不超过8万元。 | ||
特困供养人员在定点医疗机构住院经基本医疗保险、城乡居民大病保险和各类补充医疗保险、商业保险报销以及优抚对象医疗补助后,扣除社会互助帮困等因素,个人负担政策范围内的医疗费用给予全额救助。
2、建档立卡脱贫人口。建档立卡脱贫人口的医疗保障应严格按照《吕梁市农村建档立卡贫困人口医疗保障帮扶实施方案》(吕 政发〔2017〕32号)和市医保局、财政局等七部门《吕梁市医疗保障扶贫三年行动计划(2018—2020年)》(吕医保发〔2019〕5号)规定执行,建档立卡脱贫人口就医住院,经城乡居民基本医保、城乡居民大病保险报销后,自负政策范围内的医疗费用医疗救助按城乡低保对象住院救助比例和年度救助最高限额标准进行救助,确保综合保障比例应达到规定标准。
3、低收入救助对象、因病致贫家庭重病患者。纳入城乡医疗救助范围的低收入救助对象、因病致贫家庭重病患者在定点医疗 机构发生的住院费用,经基本医疗保险、城乡居民大病保险和各类补充医疗保险、商业保险报销以及优抚对象医疗补助后,扣除社会互助帮困等因素,个人负担政策范围内的医疗费用医疗救助比例和年度救助最高限额标准如下:
住院自负费用区间段 | 市域内定点医疗机构 救助比例 | 年度救助 最高限额标准 |
5000元以上--10000元 | 30% | 3000元 |
10000元以上--50000元 | 40% | 20000元 |
50000元以上--10000元 | 60% | 40000元 |
100000元以上 | / | 60000元 |
注:1、转外就医的在市域内定点医疗机构救助比例基础上降低5个百分点。 2、医疗救助分段计算,累加资助;最高限额累加计算,年度救助最高限额不超过6万元。 | ||
戈谢病、庞贝氏病患者,门诊医疗费用支出巨大,按城乡低保救助对象住院救助政策纳入救助范围。
(四) 重特大疾病医疗救助
重特大疾病医疗救助是医疗救助的重要形式,实行单病种最高限额付费,限额内费用由基本医疗保险基金、医疗救助基金和患者共同负担,超过限额标准的医疗费用由定点医疗机构承担, 其用药范围、诊疗项目、医疗服务设施标准等,参照基本医疗保险和城乡居民大病保险的相关规定执行,对确需到上级医疗机构或异地就医的,应按规定办理转诊或备案手续。身患省定26类重特大疾病的医疗救助重点救助对象,在重特大疾病医疗救助定点医疗机构发生的限额内费用由城乡居民医保基金支付70%,医疗救助基金救助20%(不受当地医疗救助年度封顶线限制);低收入救助对象、因病致贫家庭重病患者由城乡居民医保基金支付70%,医疗救助基金救助10%(不受当地医疗救助年度封顶线限制)。
(五) 大病关怀救助
重点救助对象、建档立卡脱贫人口身患26类重特大疾病(具体病种按晋政办发〔2015〕98号文件规定执行),病情处于晚期, 可给予每人一次性5000元的大病关怀救助。
三、医疗救助办理流程
中阳县医保服务大厅医疗救助窗口接收所需资料→工作人员核算救助金额→救助人员名单在中阳县政府门户网站进行公示(公示期为5个工作日)→公示期满后,股室负责人及主要领导审核→财务股核实拨付费用。
四、医疗救助所需资料
1、《中阳县城乡医疗救助审核审批表》(建档立卡脱贫人口只提供贫困户信息采集表);
2、个人申请书;
3、低保对象提供低保证复印件;
4、低收入人员以所属乡镇报回的低收入家庭人员名单为准;
5、因病致贫患者需提供乡镇证明。
*以上提交资料需乡镇审核并加盖公章。
6、医疗诊断书、医疗费用收据、必要的病史材料、医疗保险报销证明材料等;
7、本人身份证、信用社卡复印件,非本人信用社卡时需填写委托书(或关系证明)并提供委托人身份证、受委托人身份证及信用社卡复印件(复印在一张上)。
附:省定26类重特大疾病病种
儿童白血病、儿童先心病、重性精神疾病、乳腺癌、宫颈癌、终末期肾病、结肠癌、直肠癌、食道癌、胃癌、肺癌、急性心肌梗塞、I型糖尿病、甲亢、脑梗死、唇腭裂、血友病、慢性粒细胞白血病、艾滋病机会性感染、耐多药肺结核、儿童苯丙酮尿症、儿童尿道下裂、儿童先天性巨结肠、儿童先天性肥厚性幽门狭窄、大骨节病住院关节置换手术、氟骨症住院关节置换手术。
(此件公开发布)


